- Detalhes
- Saúde
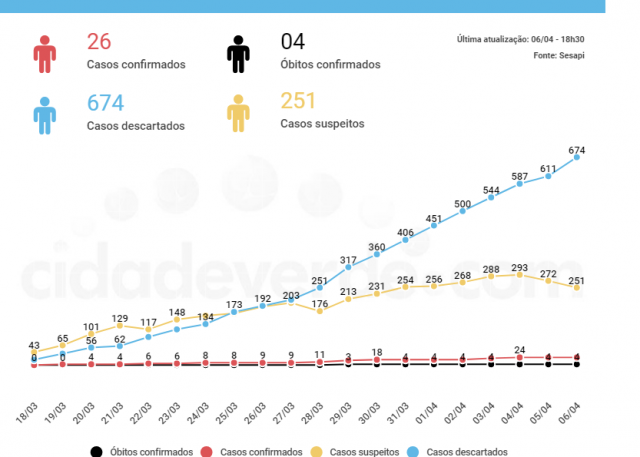
Piauí registrou no dia com recorde de testes realizados, o aumento do número de casos de Covid-19 e a quinta morte de paciente infectado pelo novo coronavírus.
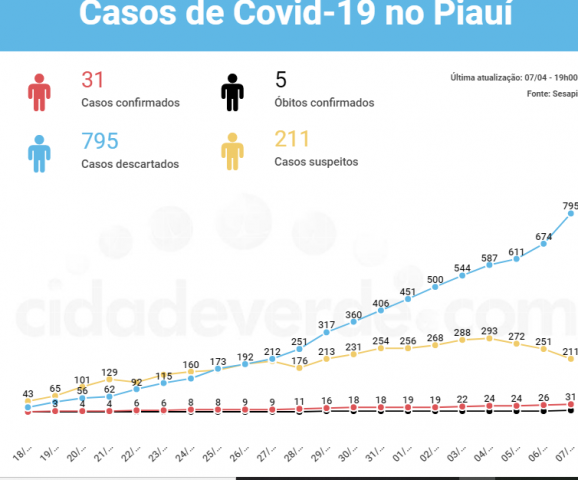
O balanço divulgado pela Secretaria de Estado da Saúde do Piauí (Sesapi), na noite desta terça-feira, 7, trouxe o resultado de 126 exames: 121 foram descartados e 5 confirmados. Outros 211 casos seguem sendo investigados.
O quinto óbito foi de um paciente de Teresina. A Sesapi inicialmente informou se tratar de um homem de 62 anos, sem divulgar identidade. Uma hora depois, durante debate ao vivo na internet com o ex-presidente Lula, o governador Wellington Dias (PT) informou que um primo do senador Ciro Nogueira (Progressistas) faleceu nesta terça-feira vítima de coronavírus. Em seguida, o Governo do Estado confirmou que a vítima é o empresário Manoel Nogueira Neto, presidente do Conselho Regional dos Corretores de Imóveis do Piauí (CRECI/PI).
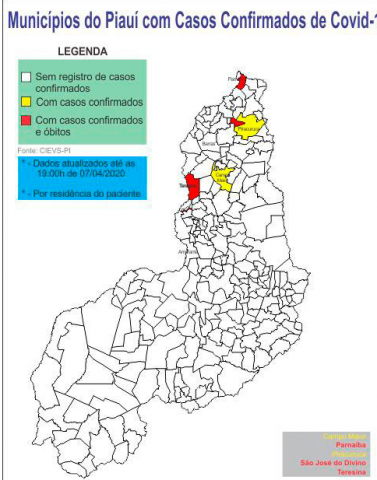
Foi a terceira morte na capital - um casal de idosos havia falecido na semana passada. As outras duas mortes foram de um empresário de Parnaíba e do prefeito de São José do Divino, Antonio Felícia (PT).
Foi em São José do Divino que surgiram outros dois casos confirmados, nesta terça-feira: uma mulher de 45 e outra de 48 anos. Também testaram positivo uma mulher de 31 anos em Teresina e um homem de 65 anos em Piracuruca - segundo caso do município.
O número de resultados de testes triplicou no comparativo com a média da semana passada. Isso ocorreu depois da decisão de ampliar o funcionamento do Laboratório Central de Saúde Pública do Piauí (Lacen-PI) durante 24 horas.
No fim de semana, o estado recebeu cerca de 8 mil testes rápidos enviados pelo Ministério da Saúde, material que foi distribuído para hospitais de referência em todo o Piauí. Caso o teste rápido dê positivo, o Lacen fará a contraprova.
cv














 Pesquisadores da Universidade de Iowa e da Universidade da Geórgia, ambas instituições renomadas dos Estados Unidos, desenvolveram uma vacina que protege os ratos contra uma dose letal de Mers (síndrome respiratória do Oriente Médio), um parente próximo do coronavírus SARS-CoV2, causador da covid-19.
Pesquisadores da Universidade de Iowa e da Universidade da Geórgia, ambas instituições renomadas dos Estados Unidos, desenvolveram uma vacina que protege os ratos contra uma dose letal de Mers (síndrome respiratória do Oriente Médio), um parente próximo do coronavírus SARS-CoV2, causador da covid-19.